Comúnmente creemos que la Artritis Reumatoide es una enfermedad que sólo afecta a las articulaciones, pero es importante saber que, en ocasiones, y sobre todo si se tiene un mal control de la enfermedad, pueden surgir complicaciones en diversas partesdel cuerpo como los ojos, pulmones, corazón, huesos, nervios y vasos sanguíneos.
La mayoría de estas complicaciones se pueden prevenir si se lleva un tratamiento que ayude a controlar la enfermedad. Es importante realizarse chequeos constantes y acudir al médico si se llegan a presentar síntomas nuevos.
Algunas complicaciones extra-articulares que pueden surgir a raíz de la Artritis Reumatoide son:
1. Complicaciones oculares
En la Artritis Reumatoide aumenta el riesgo de problemas oculares, por ejemplo, el síndrome del ojo seco y la inflamación de la cornea y la esclerótica (parte blanca del ojo); en algunos casos, si la complicación es mayor, también puede ser causa de ceguera. Las señales de alerta para este tipo de complicaciones son:
Las señales de alerta para este tipo de complicaciones son:
- Visión borrosa
- Resequedad en los ojos
- Dolor en los ojos
- Dificultad al mirar la luz
- Enrojecimiento de ojos
- Cambio en la visión
2. Enfermedades Respiratorias
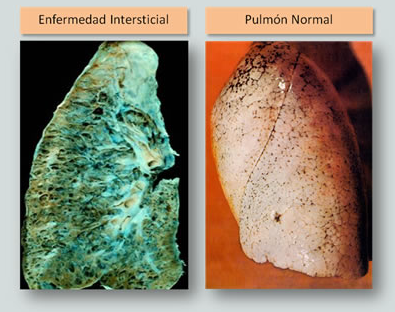
Se calcula que del 10% al 20% de personas que sufren Artritis Reumatoide son propensas a desarrollar algún tipo de enfermedad pulmonar crónica, como la enfermedad pulmonar intersticial, que inflama y causa cicatrices en los pulmones causando que no llegue mucho oxígeno al cuerpo.
La enfermedad pulmonar intersticial es diagnosticada en alrededor del 7.7% de los pacientescon Artritis Reumatoide. El riesgo de contraerla aumenta en aquellas personas que tratan su enfermedad con medicamentos como los corticosteroides o metotrexato, o aquellos que fueron diagnosticados con AR a una edad avanzada.
Otros de problemas pulmonares que pueden desarrollar las personas con Artritis Reumatoide son: la enfermedad pulmonar obstructiva crónica, nódulos pulmonares reumatoides, pleuritis e hipertensión pulmonar.
Las señales de alerta de complicaciones pulmonares incluyen:
- Dificultad para respirar que empeora progresivamente
- Dolor de pecho
- Tos persistente
- Fiebre
- Falta de aliento
3. Enfermedades del corazón
La tos y la falta de aliento no sólo son señales de enfermedades pulmonares, también pueden significar la presencia de problemas cardiacos.
La Artritis Reumatoide ha sido relacionada con varios problemas cardiovasculares, como la angina de pecho e infarto al miocardio. Se piensa que pueden ser causa de la inflamación de las arterias del corazón y los vasos sanguíneos; así como el empleo de corticoesteroides y antinflamatorios no esteroideos.
Algunas investigaciones han encontrado que las personas con Artritis Reumatoide tienen 50% más probabilidad de morir por un problema cardiovascular a comparación de la población general; también tienen 2 a 3 veces más probabilidades de tener un ataque al corazón y el doble de probabilidad de tener un accidente cerebro vascular. Las señales de alerta de las complicaciones cardiacas son:
- Palpitaciones frecuentes
- Dolor en el pecho
- Dificultad para respirar
4. Problemas en el Sistema nervioso
Problemas en el equilibrio o dolores en el cuello podrían se señalde daño en el sistema nervioso. La Artritis Reumatoide puede afectar la médula espinal o columna vertebral; y el desgaste de las articulacionesde esta zona suele ejercer presión sobrelos nervios.
Este problema puede también abarcar los nervios del antebrazo, pasando por la muñeca hasta la mano, dando como resultado el Síndrome del Túnel Carpiano,que causa entumecimiento, debilidad y pérdida de la movilidad de las manos.
Las señales de advertencia para indicar daños en el sistema nervioso incluyen:
- Dolor en el cuello
- Problemas de equilibrio y coordinación, impidiendo que podamos caminar
- Adormecimiento en manos y pies
- Debilidad o perdida de habilidades motoras
5. Inflamación de los vasos sanguíneos
La vasculitis ocurre cuando los vasos sanguíneos se inflaman, reducen su tamaño o se debilitan. La Artritis Reumatoide también puede afectar a los vasos sanguíneos que abastecen la piel y, en casos extremos, detener el flujo sanguíneo. Las señales de alerta que indican vasculitis incluyen:
- Puntos dolorosos o enrojecimientos en las uñas, dedos o manos
- Erupción dolorosa en la piel, mayormente en piernas
- Ulceras o llagas en la piel
- Manchas púrpuras
6. Plaquetas bajas
Las plaquetas son células sanguíneas importantes para la coagulación y las responsables de detener la pérdida de sangre. La pérdida de plaquetas puede ser causada por trastornos, como la Artritis Reumatoide, o por efectos secundarios de ciertos medicamentos como los fármacos antiinflamatorios no esteroides (AINE) y los COX-2. Los síntomas para saber que se están perdiendo plaquetas son:
 Contusiones excesivas
Contusiones excesivas- Sangrado que parece sarpullido con manchas pequeñas color purpura rojizo sobre la piel comúnmente en las piernas
- Sangrado prolongado en cortaduras o raspones pequeños
- Sangre en la orina o heces
- Sangrado espontaneo por la nariz o encías
- Sangrado menstrual abundante
- Sangrado excesivo durante una cirugía
¿Presentas alguno de los síntomas? ¿Has notado cambios desde el diagnóstico tu enfermedad?
Artricenter, mejoramos sin dañar.
Fuentes:http://bit.ly/1mXNP06 , http://1.usa.gov/Sz4ttQ , http://bit.ly/1kFcl8j